Болезни Нейродермит
Коды ICD: L20 Что такое коды ICD?
У людей с нейродермитом постоянно появляется сыпь, которая обычно сильно чешется. Это хроническое дерматологическое заболевание часто встречается у детей, но через пару лет оно нередко исчезает. У взрослых нейродермит встречается редко. Подробнее о причинах, факторах риска и вариантах лечения читайте здесь.
Обзор
- Нейродермит — это хроническое незаразное заболевание кожи.
- Высыпания при нем сильно чешутся и обычно появляются вспышками в периоды обострения.
- Нейродермит часто возникает у детей, с годами состояние кожи обычно улучшается.
- У чуть больше трети людей нейродермит является аллергическим.
- Острые симптомы нейродермита достаточно эффективно снимаются мазями и кремами на основе кортизона.
Указание: информация в этой статье не может и не должна заменять визит к врачу, а также использоваться для самодиагностики или самолечения.


Что такое нейродермит?
Нейродермит — это хроническое воспалительное заболевание кожи. Обычно оно характеризуется периодами обострения. Характерными симптомами являются сыпь и сильный зуд. Чаще всего нейродермит встречается у детей, при этом заболевание не заразно. При аллергической форме также говорят об «атопическом дерматите» или «атопической экземе».
С годами симптомы зачастую утихают, а иногда полностью исчезают. Тщательный уход за кожей, лекарственные препараты и избегание раздражителей и аллергенов обычно могут облегчить симптомы настолько, что можно вести практически нормальную жизнь.
Однако ярко выраженные симптомы могут сильно ухудшить качество жизни. Зуд часто мешает людям с нейродермитом спать и нарушает их способность концентрироваться. Также некоторые стесняются своей сыпи.
Видео Что такое нейродермит и как его лечить?
В следующем видео показано, как проявляется нейродермит и какие меры помогают против него.
Это и другие видео также доступны на YouTube.
Смотреть сейчасПрименяются опубликованные там положения о защите данных.
Каковы симптомы нейродермита?
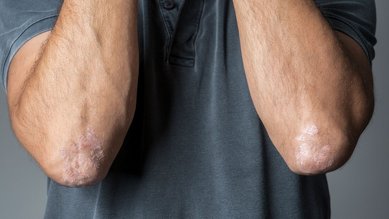
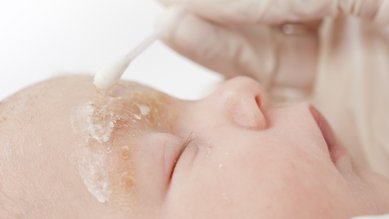
Главным признаком нейродермита является мучительный зуд. Во время обострений заболевания кожа краснеет и начинает чесаться. Иногда на ней образуются волдыри, которые легко лопаются и затем мокнут.
В долгосрочной перспективе кожа на пораженных участках может высыхать, трескаться и утолщаться. Одновременно могут наблюдаться различные высыпания и изменения кожи.
Нейродермит обычно характеризуется периодами обострения. Это означает, что иногда симптомы менее выражены или исчезают вовсе, а иногда — проявляются сильнее. Постоянно воспаленную кожу можно наблюдать лишь в редких случаях.
У младенцев особенно страдают щеки и внешние стороны рук и ног, а на спине, животе и груди нейродермит появляется гораздо реже.
У детей, подростков и взрослых нейродермит возникает преимущественно в подколенных ямках, на локтях и затылке, но на ладонях и ступнях также зачастую появляются характерные признаки воспаления. Сыпь на лице у этих групп пациентов встречается редко.
Каковы причины нейродермита?
На развитие нейродермита влияет целый ряд факторов.
При нейродермите естественный кожный барьер повреждается из-за воспалительных реакций в коже. В результате самый внешний слой кожи, роговой, не может адекватно защитить организм.
Измененная микрофлора кожи также может способствовать развитию нейродермита. Определенную роль играет и наследственность: например, измененный ген подавляет выработку филаггрина — белка, который играет важную роль в формировании эпидермиса. Из-за дефицита филаггрина кожа теряет много влаги и высыхает. В итоге поврежденная кожа хуже защищает от раздражителей, аллергенных веществ (аллергенов) и микробов и быстрее воспаляется. Однако окончательно не выяснено, как взаимодействуют отдельные факторы.
Важно знать! Около 30–40 % случаев нейродермита имеют аллергическую природу. В этом случае пациенты чаще испытывают более выраженный кожный дискомфорт или одновременно страдают аллергическим ринитом и аллергической астмой. В число возбудителей (аллергенов) входят, например, пылевые клещи, пыльца и такие пищевые продукты, как молоко, яйца, орехи или рыба.
Но раздражать кожу могут не только аллергены, но и некоторые вещества и определенные факторы окружающей среды. К таковым относятся, в частности, сильная жара или холод, шероховатая одежда из грубой шерсти или сигаретный дым.
Каковы факторы риска для нейродермита?
Семейная предрасположенность значительно повышает риск развития нейродермита. Но есть и другие аспекты, повышающие вероятность развития нейродермита. Поскольку в последние десятилетия заболевание стало более распространенным, помимо наследственности подозреваются и другие факторы риска.
Причиной распространения нейродермита могут быть как загрязнение окружающей среды, так и чрезмерная гигиена. Теория о гигиене основана на наблюдении, что дети, у которых много братьев и сестер, реже болеют нейродермитом, как и те, кто в раннем детском возрасте посещал детский сад или у кого в детстве была собака. Эти дети раньше встречаются с микробами и чаще контактируют ними далее, поэтому их иммунная система более развита.
Насколько часто встречается нейродермит?
Нейродермитом заболевает около 15 % всех детей. У взрослых этот показатель составляет всего 2–5 %. Тем не менее, взрослые чаще страдают более тяжелой формой этого заболевания.
Как протекает нейродермит?
У большинства детей нейродермит начинается в первые два года жизни, обычно между третьим и шестым месяцем. Также есть дети, у которых нейродермит развивается позже. Начало заболевания у детей старше пяти лет встречается редко.
То, как протекает нейродермит, зависит в том числе и от возраста. Лишь у 50 % детей, которые заболели уже в первый год жизни, через 3 года нейродермит еще сохраняется.
У детей, у которых нейродермит развивается в возрасте от 2 до 5 лет, он обычно сохраняется дольше. Однако, по оценкам, у более чем 80 % всех детей он проходит примерно через 10 лет после первого обострения или к этому времени его проявления значительно ослабевают.
У некоторых людей нейродермит рецидивирует во взрослом возрасте. В этом случае часто в первую очередь поражаются руки. Во взрослом возрасте нейродермит обычно носит хронический характер. Фазы с более и менее выраженными симптомами чередуются между собой.
Случаи, когда нейродермитом впервые заболевают во взрослом возрасте, встречаются редко.
Можно ли предотвратить нейродермит?
Пока не существует мер, которые доказали бы свою эффективность в защите от нейродермита. Хотя риск нейродермита преимущественно наследственный, до сих пор невозможно точно сказать, у кого разовьется нейродермит, а у кого нет. Это объясняется тем, что в его развитии играют роль многие факторы.
Пока имеются лишь слабые доказательства профилактического эффекта пищевых добавок с пробиотическими бактериями.
Если дети находятся на грудном вскармливании, риск развития заболевания, возможно, будет ниже. Однако результаты исследований по этой теме неоднозначны. До сих пор неизвестно, почему дети заболевают нейродермитом. Ясно лишь то, что здесь задействованы разные механизмы.
До сих пор не доказано, позволяет ли отказ от определенных продуктов питания без подтвержденной пищевой аллергии облегчить симптомы у детей. Также мало исследований о том, помогают ли исключающие диеты взрослым с нейродермитом. Также не удалось доказать, что профилактическое использование средств по уходу за кожей на первом году жизни предотвращает нейродермит.
А вот вакцинировать ребенка с нейродермитом, напротив, целесообразно: Такие заболевания, как, например, ветрянка, при нейродермите могут протекать тяжелее.
Может ли отказ от определенных продуктов помочь при нейродермите? Узнайте подробнее на сайте gesundheitsinformation.de.
Как диагностируют нейродермит?
Существуют некоторые дерматологические заболевания, которые могут вызывать симптомы, сходные с симптомами нейродермита. Врачи ставят диагноз только тогда, когда очень зудящая сыпь сохраняется в течение нескольких месяцев или возвращается снова и снова. При этом симптомы должны проявляться на характерных для конкретного возраста участках тела.
В то же время необходимо исключить другие заболевания, например псориаз. У младенцев нейродермит особенно легко перепутать с себорейным дерматитом. В отличие от нейродермита это дерматологическое заболевание почти не вызывает зуда и проходит само через несколько недель или месяцев.
Аллергические тесты в диагностике нейродермита лишь ограничено информативны. Поэтому без конкретных подозрений нет смысла проверять большое количество веществ.
Как лечат нейродермит?
Нейродермит является хроническим дерматологическим заболеванием, и поэтому полностью вылечиться от него невозможно. Однако адекватное лечение, а именно регулярный уход за кожей и прием необходимых препаратов, часто может эффективно облегчить такие симптомы, как зуд и кожная сыпь.


Основные методы лечения
- Основной уход. Кожу защищают от пересыхания питательными и увлажняющими средствами (смягчающими средствами). Это необходимо для облегчения зуда, защиты кожи от микробов и раздражителей, а также для предотвращения новых эпизодов. Средства для ухода следует наносить не менее двух раз в день.
- Избегание раздражителей. Часто обычное мыло или такие средства, как шампуни или гели для душа, содержат вещества, которые могут высушивать кожу. Стоит попробовать специальные очищающие средства без сушащих компонентов. Тем не менее, базовый уход со смягчающими средствами в большинстве случаев может компенсировать потерю влаги, вызванную обычным мылом. Кожу также может раздражать грубая одежда, контактные аллергены или сильный холод и жара.
- Мази на основе кортизона. При обострениях заболевания часто применяют мази на основе кортизона (глюкокортикоиды). Они могут быть очень эффективными в облегчении зуда и воспаления. Для предотвращения рецидивов можно применять так называемое проактивное лечение или интервальную терапию. В этом случае в дополнение к основному уходу 2 дня в неделю применяют мази на основе кортизона. Это значительно снижает число обострений кожной сыпи у людей с нейродермитом.
- Пимекролимус и такролимус. Эти два действующих вещества, которые используются для лечения нейродермита, наносят на кожу в виде крема или мази. Они могут быть хорошим вариантом, если кортизон не переносится или если лечение кортизоном не принесло улучшения. Оба средства можно использовать, например, для длительного лечения чувствительной кожи лица и шеи.
Важно знать! Другие методы лечения включают влажные компрессы, лечение ультрафиолетом и препаратами, подавляющими определенные реакции в иммунной системе. Эти средства используются, когда другие методы лечения не помогают, а также в случаях очень тяжелого нейродермита или поражения обширных участков кожи.
Иногда также используются лекарства от аллергии (антигистаминные препараты). Они используются, чтобы облегчить зуд. Однако исследования показали, что эти препараты не помогают при симптомах нейродермита.
Кроме того, часто люди пытаются применять для лечения продукты растительного происхождения или пищевые добавки — например, масло примулы вечерней, масло огуречника, различные витамины и цинк. Исследования показали, что такое лечение также не эффективно.
Многие другие методы лечения еще недостаточно изучены. К ним относятся, например, лазеротерапия или гипосенсибилизация. Поэтому медицинские сообщества не рекомендуют к ним прибегать.
Подробную информацию, например, об уходе за кожей при нейродермите, вы найдете на сайте gesundheitsinformation.de.
Как выглядит повседневная жизнь при нейродермите?
Зачастую даже врачи недооценивают, насколько нейродермит может усложнить жизнь. Ежедневная борьба с болезнью и поиск подходящих методов лечения требуют много терпения. Однако со временем большинству людей удается взять нейродермит под контроль как физически, так и психологически.
Нейродермит у детей также может вызывать значительный стресс. В некоторые дни повседневный быт детей и родителей может казаться невыносимым. Однако за фазами с тяжелыми симптомами, как правило, следуют периоды облегчения. Кроме того, зачастую по мере взросления ребенка нейродермит исчезает или, по крайней мере, наблюдается улучшение состояния.
Родители ребенка с нейродермитом могут чувствовать себя подавленными или растерянными. Для поддержки таких семей были разработаны специальные обучающие курсы по нейродермиту. В случае тяжелого нейродермита также возможна амбулаторная или стационарная реабилитация.
Что еще нужно знать?
Подробная информация о клинической картине нейродермита приведена на сайте allergieinformationsdienst.de.
- Chalmers JR, Haines RH, Bradshaw LE et al. Daily emollient during infancy for prevention of eczema: the BEEP randomised controlled trial. Lancet. 2020 Mar 21;395(10228):962-972. doi: 10.1016/S0140-6736(19)32984-8. Epub 2020 Feb 19. PMID: 32087126; PMCID: PMC7086156.
- Evans I, Thornton H, Chalmers I et al. Wo ist der Beweis? Plädoyer für eine evidenzbasierte Medizin. Hans Huber: Bern 2013.
- Garcia-Larsen V, Ierodiakonou D, Jarrold K et al. Diet during pregnancy and infancy and risk of allergic or autoimmune disease: A systematic review and meta-analysis. PLoS Med. 2018 Feb 28;15(2):e1002507. doi: 10.1371/journal.pmed.1002507. PMID: 29489823; PMCID: PMC5830033.
- Kim JP, Chao LX, Simpson EL et al. Persistence of atopic dermatitis (AD): A systematic review and meta-analysis. J Am Acad Dermatol. 2016 Oct;75(4):681-687.e11. doi: 10.1016/j.jaad.2016.05.028. Epub 2016 Aug 17. PMID: 27544489; PMCID: PMC5216177.
- Langan SM, Irvine AD, Weidinger S. Atopic dermatitis. Lancet. 2020 Aug 1;396(10247):345-360. doi: 10.1016/S0140-6736(20)31286-1. Erratum in: Lancet. 2020 Sep 12;396(10253):758. PMID: 32738956.
- Lu CL, Liu XH, Stub T, Kristoffersen AE et al. Complementary and alternative medicine for treatment of atopic eczema in children under 14 years old: a systematic review and meta-analysis of randomized controlled trials. BMC Complement Altern Med. 2018 Sep 26;18(1):260. doi: 10.1186/s12906-018-2306-6. Erratum in: BMC Complement Altern Med. 2019 Jan 14;19(1):16. Araek T [corrected to Alræk. T]. PMID: 30257693; PMCID: PMC6158902.
- Matterne U, Böhmer MM, Weisshaar E, Jupiter A, Carter B, Apfelbacher CJ. Oral H1 antihistamines as 'add-on' therapy to topical treatment for eczema. Cochrane Database Syst Rev. 2019 Jan 22;1(1):CD012167. doi: 10.1002/14651858.CD012167.pub2. PMID: 30666626; PMCID: PMC6360926.
- Schindler T, Sinn JK, Osborn DA. Polyunsaturated fatty acid supplementation in infancy for the prevention of allergy. Cochrane Database Syst Rev. 2016 Oct 28;10(10):CD010112. doi: 10.1002/14651858.CD010112.pub2. PMID: 27788565; PMCID: PMC6464137.
- Skjerven HO, Rehbinder EM, Vettukattil R et al. Skin emollient and early complementary feeding to prevent infant atopic dermatitis (PreventADALL): a factorial, multicentre, cluster-randomised trial. Lancet. 2020 Mar 21;395(10228):951-961. doi: 10.1016/S0140-6736(19)32983-6. Epub 2020 Feb 19. Erratum in: Lancet. 2020 Mar 21;395(10228):e53. PMID: 32087121.
- Van Zuuren EJ, Fedorowicz Z, Christensen R et al. Emollients and moisturisers for eczema. Cochrane Database Syst Rev 2017; (2): CD012119.
- Williams HC, Chalmers J. Prevention of Atopic Dermatitis. Acta Derm Venereol. 2020 Jun 9;100(12):adv00166. doi: 10.2340/00015555-3516. PMID: 32419030.
- Zhang Y, Lin J, Zhou R, Zheng X, Dai J. Effect of omega-3 fatty acids supplementation during childhood in preventing allergic disease: a systematic review and Meta-Analysis. J Asthma. 2020 Jan 10:1-14. doi: 10.1080/02770903.2019.1709866. Epub ahead of print. PMID: 31880179.
- Zhu Z, Yang Z, Wang C, Liu H. Assessment of the Effectiveness of Vitamin Supplement in Treating Eczema: A Systematic Review and Meta-Analysis. Evid Based Complement Alternat Med. 2019 Oct 31;2019:6956034. doi: 10.1155/2019/6956034. PMID: 31781276; PMCID: PMC6875217.
В сотрудничестве с Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG; Институт качества и эффективности в здравоохранении).
Состояние: