الأمراض تسلخ الأبهر
رموز التصنيف الدولي للأمراض: I71.0 ما المقصود برموز تشخيص الأمراض ICD؟
فعندما تتمزق البطانة الداخلية للشريان الرئيسي (الأورطي) ويتسرب الدم إلى جدار الوعاء الدموي، يطلق على ذلك اسم تسلخ الأبهر. إذا حدث ذلك في الجزء الأولي من الشريان الأورطي القريب من القلب، فيجب إجراء العملية بأسرع ما يمكن.
نظرة سريعة
- في حالة تسلخ الأبهر، يدخل الدم إلى جدار الشريان الرئيسي بسبب تمزق الأنسجة ويتسبب في انقسامه.
- من الأعراض النمطية، الشعور بألم مفاجئ وشديد في الصدر أو الظهر، والذي غالبًا ما يكون على شكل تمزق.
- تسلخ الأبهر هو مرض نادر. ثلثا المرضى من الرجال في منتصف العمر حتى مراحل العمر المتقدمة.
- تمزق الشريان الأورطي القريب من القلب يتطلب الخضوع لجراحة سريعة.
إرشاد: المعلومات الواردة في هذا المقال لا يمكن ولا يجب أن تحل محل زيارة الطبيب ولا يجوز استخدامها للتشخيص الذاتي أو العلاج الذاتي.


ما هو تسلخ الأبهر؟
إذا تمزق جدار الشريان الرئيسي (الأبهر) بسبب النزيف، فإن الأطباء يشيرون إلى هذه الحالة باسم تسلخ الأبهر أو تمدد الأوعية الدموية المُسبب لتسلخ الأبهر.
يتكون جدار الأبهر من ثلاث طبقات من الأنسجة. فإذا تمزقت الطبقة الداخلية، يمكن للدم أن يخترق جدار الوعاء الدموي ويدفع طبقات الجدار للخارج. وعادةً ما يكون هذا الانقسام مصحوبًا بألم مفاجئ وشديد في الصدر أو الظهر.
تسلخ الأبهر هو حالة صحية طارئة نادرة، ولكنها غالبًا ما تهدد الحياة. ويكون من الضروري الخضوع لجراحة سريعة، خاصة إذا حدثت في الجزء الأول من الشريان الأبهر القريب من القلب.
ما أعراض تسلخ الأبهر؟
الأعراض النمطية لتسلخ الأبهر هي وجود ألم شديد مفاجئ في الصدر أو الظهر، وأحيانًا في البطن. غالبًا ما يوصف الألم بأنه ألم تمزق أو وخز.
وتعتمد الأعراض الأخرى على مكان حدوث التسلخ. وقد يكون ذلك:
- نقص النبض، على سبيل المثال في الذراع أو الشريان السباتي أو الساقين
- الإغماء أو اضطرابات الوعي
- وخز أو ألم أو شلل في الأطراف
- بحة الصوت
- تدلي الجفن وتضييق حدقة العين
- ضيق التنفس
كيف يحدث تسلخ الأبهر؟
مع بداية تسلخ الأبهر، يحدث تمزق في الطبقة الداخلية لجدار الوعاء الدموي. يتعرض جدار الأبهر لقوةٍ شديدة بسبب الدم سريع التدفق والضغط داخل الشريان. وإذا تمزق جراء ذلك، فإن الدم يتدفق إلى جدار الوعاء الدموي - بصورة شبيهة لمغادرة نهر لسريره الطبيعي.
يعمل الشريان الرئيسي (الشريان الأبهر) بطريقة شبيهة لعصا المشي: حيث ينسحب من البطين الأيسر قليلاً في البداية نحو الأعلى، ويصنع قوسًا ثم ينخفض عبر الصدر إلى منطقة الحوض العليا.
وإذا تمزق الجزء الأول القريب من القلب، أي الجزء الذي ينسحب إلى أعلى، في حالة تسلخ الأبهر، فيشار إلى ذلك على أنه تسلخ من النوع A. ويمكن أن يستمر النزيف أيضًا في مقطع الأوعية الدموية الذي ينسحب لأسفل ويتسبب في انقسام جدار الشريان الرئيسي طوليًا لمسافة كبيرة. أما حدوث التمزق في الجزء الذي ينسحب لأسفل فقط من الأبهر يُسمى بالتسلخ من النوع B.
من الضروري أن تعرف: وحوالي ثلثي الأشخاص المصابين بتسلخ الأبهر مصابين بالنوع A، وهو النوع الأكثر خطورة.
ما العوامل التي تعزز تسلخ الأبهر؟
تسلخ الأبهر هو مرض نادر الحدوث. وثلثا المصابين به من الرجال. غالبًا ما يرتبط تسلخ الأبهر بتلف جدار الوعاء الدموي، ويحدث ذلك عادةً بدءًا من منتصف العمر إلى سن الشيخوخة. ومع ذلك، يمكن أن يحدث تسلخ الأبهر أيضًا بين البالغين الأصغر سنًا، على سبيل المثال بسبب التغيرات الجينية في النسيج الضام.
وتؤدي الأمراض الأساسية وعوامل الخطر التالية إلى تلف جدار الوعاء الدموي:
- ارتفاع ضغط الدم وتصلب الشرايين ("تكلس الأوعية الدموية")
- الزيادة المفاجئة في ضغط الدم، مثلًا عند رفع الأثقال أو استخدام العقاقير مثل الإكستاسي أو الكوكايين
- الأمراض الوراثية للنسيج الضام، مثل متلازمة مارفان أو متلازمة إهلرس-دانلوس
- وجود عيوب خلقية في صمام القلب (ما يسمى بالصمام الأبهري ثنائي الشرف)
- الإصابة الفعلية بتمدد الأوعية الدموية الأبهري
- الخضوع سابقًا لجراحة القلب أو تركيب قسطرة
- التهاب الأوعية الدموية (الالتهاب الوعائي)
- الحمل والولادة، على الرغم من عدم تأكيد الصلة الدقيقة بينهما
كيف يتطور تسلخ الأبهر؟
عادةً ما يكون تسلخ الأبهر حالة طارئة حرجة تستلزم اتخاذ إجراء سريع. ومع ذلك، هناك أيضًا أشكال موسعة أو مزمنة منه. وهذه الأشكال تكون أقل خطورة.
تعتمد طريقة تطور المرض بشكلٍ أساسيّ على موضع حدوث التسلخ ومدى حدته وعلى المضاعفات التي يمكن أن تنشأ في أول أسبوعين. فإذا انفجر جدار الأبهر المتضرر (تمزق الأبهر)، فإن هذه حالة طارئة تؤدي إلى نزيف داخلي وغالبًا إلى صدمة في الدورة الدموية.
في حالات التسلخ من النوع A القريبة من القلب، يمكن أن يتسرب الدم إلى التامور ويضغط على القلب من الخارج (ما يُعرف باندحاس التامور). ومن الممكن أيضًا ألا ينغلق الصمام الأبهري بشكل صحيح ويتدفق الدم عائدًا إلى البطين الأيسر. ويمكن أيضًا أن يتسبب ذلك في انسداد الشرايين التاجية. ونتيجة لذلك، يمكن أن يتعرض المريض لنوبة قلبية.
إذا انتشر التسلخ على طول الشريان الرئيسي (الشريان الأبهر)، فيمكن أيضًا إزاحة الأوعية الجانبية الهامة للشريان الأبهري. وإذا تسبب ذلك في انسداد الشرايين السباتية، فقد يُصاب المريض بسكتة دماغية. وإذا أُعيق تدفق الدم في شرايين الكلى، فقد ينتج عن ذلك الإصابة بفشل كلوي. يمكن أيضًا أن يتأثر تدفق الدم إلى الأعضاء الداخلية الأخرى، أو النخاع الشوكي، أو الذراعين والساقين.
وبسبب بعض هذه المضاعفات المحتملة، فإن التسلخ من النوع A خصوصًا يكون مصحوبًا بمخاطر عالية: وبدون تدخل جراحي، يموت حوالي نصف المرضى. إذا تم التعرف على تسلخ الأبهر وتم علاجه سريعًا، فإن حوالي 80 بالمائة من المصابين بالتسلخ من النوع A يبقون على قيد الحياة.
كيف يتم تشخيص تسلخ الأبهر؟
الأعراض النموذجية، مثل الظهور المفاجئ لألم شديد في الصدر، تمنح الأطباء بالفعل مؤشرًا مهمًا على الإصابة بتسلخ الأبهر. توفر عوامل الخطر المعروفة بعض المعلومات الإضافية. يجب استيضاح الاشتباه في الإصابة بتسلخ الأبهر على الفور في المستشفى.
ونظرًا لأن النوبة القلبية الأكثر تواترًا تسبب ألمًا مشابهًا جدًا لتسلخ الأبهر، يجب أولاً استبعاد الإصابة بها. يقوم الأطباء عادةً بإجراء مخطط كهربية القلب (ECG).
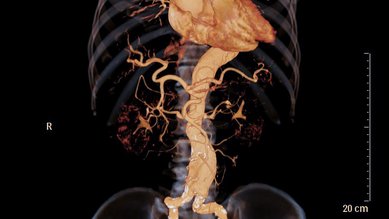
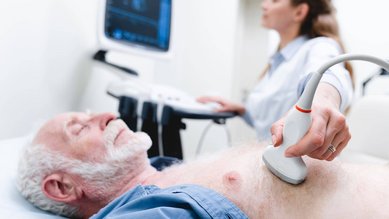
ويمكن تشخيص التسلخ باستخدام طرق التصوير المختلفة. يندرج تحت ذلك:
- تخطيط صدى القلب: يمكن استخدام طريقة الفحص بالموجات فوق الصوتية هذه لفحص القلب والشريان الأبهر. وغالبًا ما يتم إدخال مسبار الموجات فوق الصوتية في المريء.
- التصوير بالأشعة المقطعية (CT): يوفر التصوير بالأشعة السينية عالي الدقة هذا عرضًا تفصيليًا للقلب والشريان الأبهر والأعضاء. ويمكن الدمج بين التصوير بالأشعة المقطعية (CT) وتناول وسيط تباين لإظهار الأوعية الدموية بشكل أفضل. ويشار إلى هذه التقنية باسم تصوير الأوعية بالأشعة المقطعية (CT).
- التصوير بالرنين المغناطيسي (MRI): يستخدم أحيانًا بوصفه بديلاً للتصوير المقطعي.
كيف يتم علاج تسلخ الأبهر؟
من حيث المبدأ، يمنح الأطباء بعض الأدوية فورًا بعد الإصابة بتسلخ الأبهر لتخفيف الألم وخفض ضغط الدم ومعدل ضربات القلب. ويساهم ذلك في تخفيف الإجهاد الذي يتعرض له جدار الوعاء الدموي التالف.
ويعتمد العلاج الإضافي على مدى التسلخ ونوعه:
علاج تسلخ الأبهر من النوع A
إذا كان جدار الوعاء الدموي منقسمًا في الجزء الأول من الشريان الأبهر القريب من القلب، فيجب إجراء جراحة طارئة - وكلما كان ذلك أسرع، زادت فرص النجاة.
في جراحة القلب المفتوح هذه، يعمل فريق جراحي على إدخال وعاء اصطناعي في الجزء التالف من الشريان الأبهر. في حالة إصابة الصمام الأبهري أيضًا، فإنه يُستبدل بصمام اصطناعي.
علاج تسلخ الأبهر من النوع B
في حالة تلف الجزء المنسحب لأسفل فقط من الشريان الأبهر، تستخدم الدواء في الحالات الأكثر اعتدالًا. ويتم مراقبة نجاح العلاج في المستشفى. ولا تلزم الجراحة إلا عندما لا يمكن السيطرة على الألم وضغط الدم بشكل كافٍ، أو في حالة توسع الشريان الأبهر بشدة بصورة تُهدد بانفجاره، أو في حالة حدوث مضاعفات أخرى. عادةً ما يتم إدخال الأبهر الاصطناعي من خلال شق في الفخذ باستخدام أنبوب رفيع (قسطرة) في الشريان الأبهر ويتم إدخاله هناك.
ما هي الرعاية اللاحقة لتسلخ الأبهر؟
بعد تسلخ الأبهر، من المهم مراقبة ضغط الدم بشكل دائم، وإذا لزم الأمر، ضبط قيمته بالأدوية المناسبة.
يُنصح أيضًا بإجراء فحص منتظم للتأكد مما إذا كانت هناك بعض المضاعفات المتأخرة - في حالة المرض المزمن - فسيكون هناك تهديد بتمدد التسلخ. يتطلب ذلك إجراء فحوصات باستخدام التصوير بالأشعة المقطعية (CT) أو التصوير بالرنين المغناطيسي (MRI) أو بالموجات فوق الصوتية للقلب (تخطيط صدى القلب). وتُجرى هذه الفحوصات في البداية كل 3 إلى 6 أشهر، ثم مرة كل عام.
- Deutsche Gesellschaft für Gefäßchirurgie und Gefäßmedizin e.V. Typ B Aortendissektion. S2k-Leitlinie. AWMF-Registernummer 004-034. 05.2018.
- DynaMed (Internet), Ipswich (MA). Thoracic Aortic Dissection. EBSCO Information Services. Record No. T113709. 2018 (1995). Aufgerufen am 27.05.2021.
- Levy D, Goyal A, Grigorova Y et al. Aortic Dissection. [Updated 2020 Dec 17]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Aufgerufen am 27.05.2021.
- Matthews CR, Madison M, Timsina LR et al. Impact of time between diagnosis to treatment in Acute Type A Aortic Dissection. Sci Rep. 2021 Feb 10;11(1):3519. doi: 10.1038/s41598-021-83180-6. PMID: 33568755; PMCID: PMC7876041.
- UpToDate (Internet). Clinical features and diagnosis of acute aortic dissection. Wolters Kluwer 2020. Aufgerufen am 27.05.2021.
بالتعاون مع معهد الجودة والكفاءة في الرعاية الصحية (IQWiG).
الحالة: