Krankheiten Brustkrebs
ICD-Codes: C50 Was sind ICD-Codes?
Brustkrebs ist in Deutschland mit weitem Abstand die häufigste Krebserkrankung bei Frauen. Jedes Jahr erkranken etwa 69.000 Frauen daran. In diesem Beitrag erhalten Sie einen Überblick zu Risikofaktoren, Diagnostik, Behandlung und Nachsorge von Brustkrebs.
Auf einen Blick
- Brustkrebs ist in Deutschland die häufigste Krebserkrankung bei Frauen, bei Männern ist sie sehr selten.
- Die Häufigkeit steigt mit dem Alter an.
- In Deutschland gibt es ein gesetzlich organisiertes Früherkennungsprogramm für Brustkrebs.
- Fachleute teilen Brustkrebs in verschiedene Formen ein, die unterschiedlich behandelt werden.
- Früher Brustkrebs ist meistens sehr gut behandelbar.
- Auch wenn der Brustkrebs örtlich fortgeschritten ist oder in andere Organe gestreut hat, stehen oft noch viele Behandlungsmöglichkeiten zur Verfügung, um die Erkrankung zu bremsen.
Hinweis: Die Informationen dieses Artikels können und sollen einen Arztbesuch nicht ersetzen und dürfen nicht zur Selbstdiagnostik oder -behandlung verwendet werden.
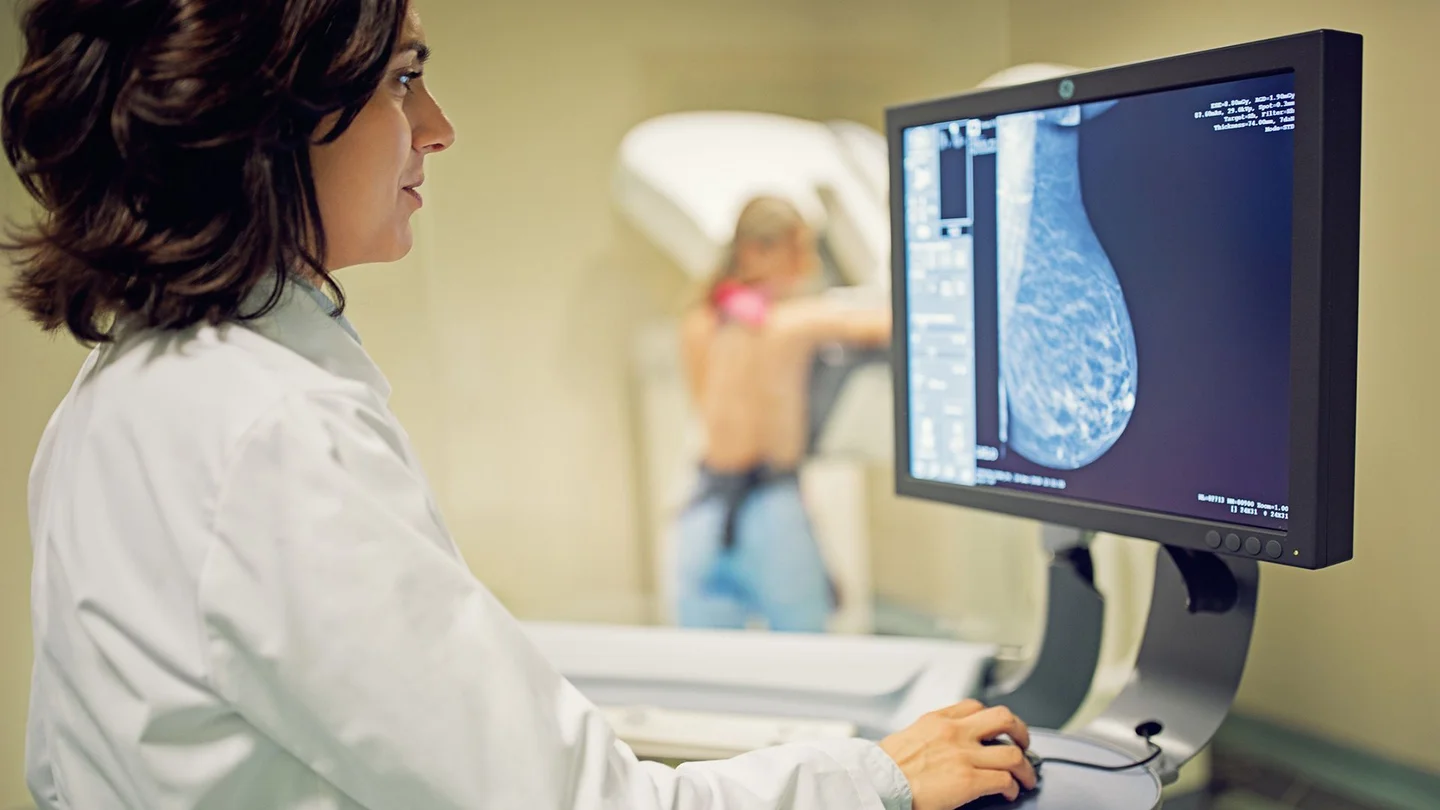
Was ist Brustkrebs?
Bei Brustkrebs handelt es sich meistens um das sogenannte Mammakarzinom. Das ist ein bösartiger Tumor, der vom Drüsengewebe der Brust ausgeht. Das Mammakarzinom kann in mehrere Unterformen eingeteilt werden. Beispielsweise gibt es Brustkrebsformen, die hormonabhängig wachsen, und solche, die hormonunabhängig wachsen.
In Deutschland erkranken im Jahr etwa 69.000 Frauen und etwa 700 bis 800 Männer an Brustkrebs.
Eine Vorstufe des Mammakarzinoms ist das duktale Karzinom in situ (DCIS). Hier haben die Zellen schon viele Eigenschaften eines „echten“ Mammakarzinoms, sie dringen aber noch nicht in umliegende Gewebe ein und streuen auch nicht in weiter entfernte Organe.
Weibliche Brust mit Drüsengewebe und Lymphknoten.
Leben mit Brustkrebs
Gerade bei hormonempfindlichem Brustkrebs zieht sich die Behandlung meistens über 5 oder mehr Jahre hin. Dennoch gelingt es vielen Frauen, bereits in dieser Zeit ihren Alltag wiederaufzunehmen. Andere Frauen fühlen sich noch längere Zeit beeinträchtigt.
Grundsätzlich müssen sich Frauen mit (überstandenem) Brustkrebs im Alltag nicht einschränken. Im Gegenteil – ein aktiver Lebensstil mit viel Bewegung kann dazu beitragen, Spätfolgen der Erkrankung zu vermeiden oder zu lindern. Möglicherweise senkt die Bewegung sogar das Risiko für einen Rückfall.
Woran erkennt man Brustkrebs?
Mögliche Hinweise auf Brustkrebs sind beispielsweise
- ein tastbarer Knoten in der Brust,
- Einziehungen der Brustwarze,
- Austreten von Flüssigkeit aus der Brustwarze,
- Rötung und Überwärmung der Brust, die über längere Zeit erhalten bleibt und auf Antibiotika nicht anspricht.
Kleine Tumoren machen häufig keine Symptome. Sie können aber bei Früherkennungsuntersuchungen erkannt werden.
Wenn Frauen solche Veränderungen an der Brust feststellen, empfiehlt sich ein Arztbesuch. Ärztinnen und Ärzte können die Auslöser der Beschwerden bereits gut eingrenzen oder bei Bedarf weitere diagnostische Schritte einleiten.
Brustkrebs: Welche Ursachen und Risikofaktoren gibt es?
Bei den meisten Betroffenen mit Brustkrebs kann keine eindeutige Ursache der Erkrankung gefunden werden. Es gibt aber eine Reihe von bekannten Risikofaktoren, allen voran ein steigendes Lebensalter.
Manche Frauen haben eine erbliche Veranlagung für Brustkrebs. In vielen Fällen liegt das an einer krebsfördernden Veränderung in einem der sogenannten Brustkrebs-Gene BRCA1 und BRCA2. Diese Veränderungen erhöhen das Brustkrebsrisiko deutlich.
Auch eine intensive Strahlenbehandlung des Brustkorbs im Kindes- und Jugendalter kann das Brustkrebsrisiko deutlich steigern. Ein Beispiel ist eine sogenannte Mantelfeldbestrahlung beim Hodgkin-Lymphom.
Ein dichtes Brustdrüsengewebe oder bestimmte gutartige Erkrankungen der Brust gehen ebenfalls mit einem etwas erhöhten Brustkrebs-Risiko einher.
Zudem können hormonelle Einflüsse das Brustkrebsrisiko etwas erhöhen: Dazu zählen beispielsweise eine frühe erste und späte letzte Regelblutung oder die längerfristige Einnahme einer kombinierten Hormontherapie nach den Wechseljahren.
Wie verläuft eine Brustkrebserkrankung?
Die Behandlungsmöglichkeiten für Brustkrebs haben sich in den letzten Jahren und Jahrzehnten deutlich verbessert. Allgemein gilt: Je früher der Brustkrebs entdeckt wird, desto günstiger ist der Verlauf und desto besser sind die Heilungschancen.
Bei manchen hormonempfindlichen Unterformen von Brustkrebs können allerdings noch über 10 Jahre nach der Erstdiagnose Rückfälle auftreten. Diese müssen dann erneut behandelt werden.
Bei fortgeschrittenem Brustkrebs ist eine vollständige Heilung in der Regel nicht mehr möglich. Betroffene leben aber dank der vielfältigen Therapiemöglichkeiten häufig lange Zeit bei guter Lebensqualität mit der Erkrankung.
Video Wie wird Krebs behandelt?
Im folgenden Video erfahren Sie, wie Krebserkrankungen behandelt werden können.
Dieses und weitere Videos gibt es auch auf YouTube
Jetzt ansehenEs gelten die dort bekanntgegebenen Datenschutzhinweise.
Kann man Brustkrebs vorbeugen?
Wissenschaftler gehen davon aus, dass man durch einen gesunden Lebensstil das Brustkrebsrisiko deutlich senken kann. Dazu gehört beispielsweise die Vermeidung von Über- und Untergewicht, eine abwechslungs- und ballaststoffreiche Ernährung, geringer Alkoholkonsum, Rauchverzicht und viel Bewegung.
Medikamente, um Brustkrebs vorzubeugen, sind in Deutschland bisher nicht zugelassen.
Hat eine Frau ein erblich bedingt hohes Erkrankungsrisiko? Dann stehen ihr unter Umständen neben einer engmaschigeren Früherkennung auch vorbeugende Operationen zur Verfügung.
Wie sieht die Früherkennung bei Brustkrebs aus?
Ab 30 Jahren kann jede Frau eine jährliche Untersuchung der Brust und der umgebenden Lymphknoten bei einer Frauenärztin oder einem Frauenarzt in Anspruch nehmen. Dabei kann sie sich auch zur Selbstuntersuchung der Brust anleiten lassen.
Frauen von 50 bis 75 Jahren können zusätzlich alle 2 Jahre an einem Mammographie-Screening teilnehmen. Dabei handelt es sich um eine Untersuchung der Brust mit niedrig dosierten Röntgenstrahlen. Die Teilnahme ist freiwillig.
Und bei erblicher Belastung?
Frauen mit erblich bedingt hohem Brustkrebsrisiko können an einem engmaschigen Früherkennungsprogramm teilnehmen. Das bieten beispielsweise Zentren für familiären Brust- und Eierstockkrebs an.
Wie eine Mammographie und andere Untersuchungen zur Brustkrebs-Früherkennung ablaufen, welche Vorteile Patientinnen davon haben und ob sie Nachteile mit sich bringen, erläutert der Krebsinformationsdienst, Deutsches Krebsforschungszentrum auf seiner Website.
Weiterführende Informationen und eine Entscheidungshilfe zum Mammographie-Screening bietet die Patientenbroschüre des Gemeinsamen Bundesausschusses (G-BA).
Welche Untersuchungen werden bei der Brustkrebs-Diagnostik durchgeführt?
Bei Verdacht auf Brustkrebs kommt neben der Mammographie zunächst eine Ultraschall-Untersuchung zum Einsatz. Manche Betroffene bekommen auch noch weitere Untersuchungen wie eine Magnetresonanztomographie (MRT).
Wenn danach der Verdacht auf Brustkrebs immer noch besteht, entnimmt die Ärztin oder der Arzt aus dem verdächtigen Bereich der Brust eine Gewebeprobe (Biopsie). Ein Pathologe kann durch die Untersuchung dieser Biopsie Brustkrebs eindeutig nachweisen oder ausschließen.
Wenn der Brustkrebs bestätigt ist
Ist Brustkrebs durch die Biopsie eindeutig nachgewiesen? Dann wird er anschließend weiter auf seine Eigenschaften und seine Ausbreitung hin untersucht. Das ist wichtig für die Auswahl der geeigneten Therapie.
Folgende Faktoren werden dabei zum Beispiel untersucht:
- Rezeptorstatus: Bestimmt wird, ob und in welchen Mengen die Tumorzellen Bindestellen für die Geschlechtshormone Östrogen und Progesteron herstellen. Auch die Menge des Rezeptors HER2 auf den Brustkrebszellen wird untersucht.
- Ähnlichkeit des Tumorgewebes mit normalem Brustdrüsengewebe
- Teilungsgeschwindigkeit der Tumorzellen
- Befall der Lymphknoten in der Umgebung des Tumors: Heutzutage führen Ärzte meist eine „Wächterlymphknoten-Biopsie“ durch. Dabei entnehmen und untersuchen sie diejenigen ein bis 3 Lymphknoten, in die die Lymphflüssigkeit aus dem Tumor zuerst gelangt. Sie liegen meist in der Achselhöhle.
Zur Entscheidung für oder gegen eine Chemotherapie werden manchmal noch weitere Tests hinzugezogen, beispielsweise die sogenannten Genexpressionstests.
Sie möchten mehr zu den Untersuchungen bei der Brustkrebs-Diagnostik wissen? Auf der Website des Krebsinformationsdienstes, Deutsches Krebsforschungszentrum finden sie ergänzende Informationen zu den einzelnen Verfahren und ihren Abläufen.
Wie wird Brustkrebs behandelt?
Für Brustkrebs gibt es viele Behandlungsmöglichkeiten. Welche Therapien die Ärzte miteinander kombinieren, hängt vor allem von den Eigenschaften des Tumors ab. Außerdem ist wichtig, wie stark sich die Erkrankung ausgebreitet hat. Man kann zwischen örtlich wirkenden und im ganzen Körper wirkenden Therapien unterscheiden.
Wichtig zu wissen: Männer mit Brustkrebs werden sehr ähnlich behandelt wie Frauen – auch wenn dieses Vorgehen meist nicht durch entsprechende Studien abgesichert ist.
Örtliche Behandlung: Operation und Strahlentherapie
Bei Brustkrebs in einem frühen Stadium ist die Operation die wichtigste Therapie.
In vielen Fällen kann heute die Brust bei der Operation größtenteils erhalten werden: Bei der brusterhaltenden Therapie wird nur der Teil der Brust entnommen, in der der Tumor sitzt. Meistens bestrahlen Ärzte anschließend die übrige Brust, um möglicherweise dort vorhandene restliche Tumorzellen abzutöten.
Wird das gesamte Brustdrüsengewebe entfernt, spricht man von einer Mastektomie. Nach einer Mastektomie können Chirurgen die Brust auf verschiedenen Wegen wiederaufbauen, zum Beispiel mit einem Silikon-Implantat oder mit Eigengewebe.
Manchmal werden auch die Achselhöhle oder weiterführende Lymphabflusswege bestrahlt. Sind die Lymphknoten in der Achselhöhle stark befallen, werden sie operativ entfernt – eine Bestrahlung reicht in dieser Situation meist nicht aus.
Ziel einer ergänzenden Brustkrebstherapie vor oder nach der Operation ist es, das Rückfallrisiko zu senken. Infrage kommen eine Bestrahlung, eine Hormontherapie, eine Chemotherapie und/oder eine Anti-HER2-Therapie – entweder allein oder in Kombination.
Im ganzen Körper wirksam: systemische Therapien
Zusätzlich zur örtlichen Behandlung erhält fast jede Brustkrebspatientin noch weitere, unterstützende Therapien, die überall im Körper wirken und das Risiko für einen Rückfall weiter senken sollen. Diese Therapien setzen Ärzte vor der Operation (neoadjuvant) oder nach der Operation (adjuvant) ein.
Bei frühem Brustkrebs sind das die Chemotherapie, die antihormonelle Therapie, gegen den Rezeptor HER2 gerichtete Therapien und Therapien, die auf den Knochen wirken. Sie können einzeln oder in Kombination angewendet werden.
- Antihormonelle Therapien stehen Patientinnen mit frühem Brustkrebs zur Verfügung, bei dem Hormonrezeptoren nachgewiesen wurden. Man nennt sie auch endokrine Therapie. Typische Medikamente sind Tamoxifen vor den Wechseljahren und Aromatasehemmer nach den Wechseljahren. Ärzte setzen sie meistens nach der Operation ein.
- Chemotherapien nutzen Ärzte vor allem, wenn ein Tumor keine oder kaum Hormonrezeptoren hat und/oder andere Tumoreigenschaften auf ein schnelles Wachstum hindeuten. Sie werden oft vor der Operation eingesetzt. Damit können Ärzte schon früh sehen, ob der Tumor unter der Therapie kleiner wird oder sogar ganz verschwindet.
- Gegen HER2-gerichtete Therapien setzen Ärzte ein, wenn auf den Brustkrebszellen vermehrt der Rezeptor HER2 nachgewiesen wurde. Der Tumor wächst dann oft schnell. Die Patientinnen erhalten dann zum Beispiel Antikörper, meist in Verbindung mit einer Chemotherapie.
- Medikamente, die den Knochen stabilisieren, setzen Ärzte ein, um Metastasen im Knochen vorzubeugen. Ein Beispiel sind Bisphosphonate.
Video Was sind zielgerichtete Krebstherapien?
Im folgenden Video erfahren Sie, wann zielgerichtete Krebstherapien eingesetzt werden. Wie werden die Medikamente eingesetzt und wie wirken sie?
Dieses und weitere Videos gibt es auch auf YouTube
Jetzt ansehenEs gelten die dort bekanntgegebenen Datenschutzhinweise.
Was ist eine „post-neoadjuvante“ Therapie?
Ist zum Zeitpunkt der Operation noch ein Tumorrest vorhanden, kann manchmal noch eine weitere Chemotherapie oder zielgerichtete Therapie sinnvoll sein. Diese bezeichnen Fachleute als post-neoadjuvante Behandlung.
Und bei fortgeschrittener Erkrankung?
Bei örtlich fortgeschrittenem Brustkrebs oder bei metastasierter Erkrankung nutzen Ärztinnen und Ärzte zusätzlich auch noch weitere Medikamente und Verfahren, um die Erkrankung in Schach zu halten. Hierbei achten sie besonders darauf, der Patientin oder dem Patienten eine gute Lebensqualität über einen möglichst langen Zeitraum zu erhalten.
Auf den Seiten des Krebsinformationsdienstes, Deutsches Krebsforschungszentrum erfahren Sie mehr zu den einzelnen Behandlungsverfahren bei Brustkrebs, ihren Wirkungen und Nebenwirkungen.
Reha und Nachsorge: Wie geht es nach der Therapie von Brustkrebs weiter?
Die Brustkrebstherapie kann mit körperlichen und seelischen Belastungen einhergehen. Typische Beispiele für körperliche Belastungen sind:
- Bewegungseinschränkungen
- Flüssigkeitsansammlungen (Lymphödeme) im Arm der operierten Seite
- Ängste oder Antriebslosigkeit.
Eine Brustkrebs-Reha schließt daher viele verschiedene Angebote ein. Sie reichen von einer Bewegungs- und Lymphödemtherapie über eine Ernährungsberatung bis hin zu Entspannungsübungen.
Was wird bei der Nachsorge untersucht?
Im Rahmen der Nachsorge überprüfen Ärztinnen und Ärzte nach der Reha regelmäßig, ob Nebenwirkungen auftreten, die sie behandeln können und müssen.
Außerdem untersuchen sie in regelmäßigen Abständen, ob die betroffene, aber auch die andere Brust weiterhin krebsfrei sind. Das ist wichtig, um einen möglichen örtlichen Rückfall frühzeitig erkennen und behandeln zu können.
Ansprechpartner
Bei der Behandlung von Brustkrebs arbeiten Ärzte verschiedener Fachrichtungen eng zusammen. Krankenhäuser, die besonders viel Erfahrung bei der Behandlung von Patientinnen mit Brustkrebs haben, können sich dies durch eine Zertifizierung bestätigen lassen. Die Deutsche Krebsgesellschaft prüft dabei regelmäßig die Einhaltung bestimmter fachlicher Anforderungen.
Die Adressen der zertifizierten Zentren finden Sie auf der Internetseite OncoMAP.
Besondere Erfahrung bei der Betreuung und/oder Behandlung von Personen mit einer familiären Vorbelastung für Brust- und Eierstockkrebs hat das Deutsche Konsortium Familiärer Brust- und Eierstockkrebs.
Auf seiner Website bietet das Konsortium eine Übersicht über die Zentren Familiärer Brust- und Eierstockkrebs in Deutschland an. Zur Webseite
Sie haben weitere Fragen zum Umgang mit der Erkrankung im Alltag und zu weiteren Unterstützungsmöglichkeiten? Sie finden hierzu Informationen auf der Website des Krebsinformationsdienstes des Deutschen Krebsforschungszentrums.
Bei allen Fragen zu Brustkrebs können Sie sich auch persönlich an den Krebsinformationsdienst wenden: unter der kostenfreien Telefonnummer 0800 - 420 30 40 oder per E-Mail an krebsinformationsdienst@dkfz.de.
- Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF. Früherkennung, Diagnostik, Therapie und Nachsorge des Mammakarzinoms. Langversion 4.3. Interdisziplinäre S3-Leitlinie. AWMF-Registernummer 032-045OL. 02.2020. Aufgerufen am 06.06.2020.
- Kommission Mamma der Arbeitsgemeinschaft Gynäkologische Onkologie e.V. (vertreten durch Wolfgang Janni) in der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe e.V. sowie in der Deutschen Krebsgesellschaft e.V. Brustkrebsrisiko und Prävention. Diagnostik und Therapie früher und fortgeschrittener Mammakarzinome. Guideslines Breast Version 2020. Aufgerufen am 20.05.2020.
- Lüftner D, Bauerfeind I, Braun M, Brucker SY, Fasching PA, Felberbaum R et al. Treatment of Early Breast Cancer Patients: Evidence, Controversies, Consensus: Focusing on Systemic Therapy - German Experts' Opinions for the 16th International St. Gallen Consensus Conference (Vienna 2019). Breast Care 2019; 14(5): 315-324. doi: 10.1159/000502603. Aufgerufen am 06.06.2020.
- Untch M, Würstlein R, Marschner N, Lüftner D, Augustin D, Briest S, et al. 4th International Consensus Conference on Advanced Breast Cancer (ABC4), Lisbon, November 4, 2017 : ABC4 Consensus: Assessment by a Panel of German Experts. Geburtshilfe Frauenheilkd. 2018; 78(5): 469-480. doi: 10.1055/a-0594-2243. Aufgerufen am 06.06.2020.
In Zusammenarbeit mit dem Krebsinformationsdienst des Deutschen Krebsforschungszentrums.
Stand: