Krankheiten Gerinnungsstörungen
ICD-Codes: D68 D69 Was sind ICD-Codes?
Gerinnungsstörungen haben vielfältige Ursachen und können sowohl zu Blutungen als auch zu Blutgerinnseln (Thrombosen) führen. Manche Störungen sind harmlos, andere erfordern eine spezielle Therapie. Gelegentlich ist auch eine Behandlung mit Blutprodukten notwendig.
Auf einen Blick
- Bei Gerinnungsstörungen kommt es zu einer veränderten Blutgerinnung. Die Folge können vermehrte Blutungen, aber auch Blutgerinnsel (Thrombosen) sein.
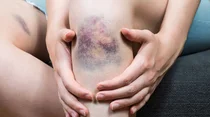
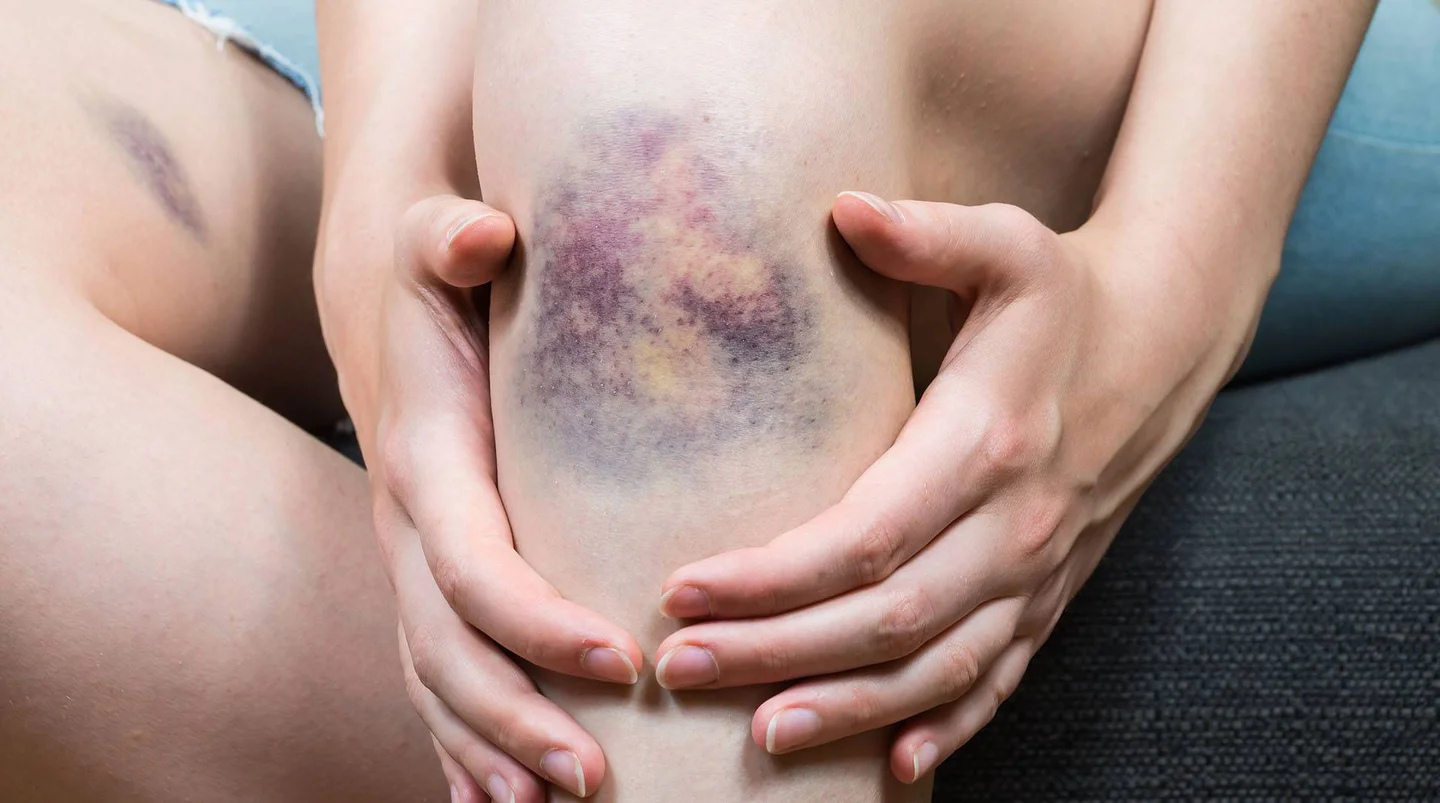
- Typisch für eine Blutungsneigung sind zum Beispiel häufiges Nasenbluten, blaue Flecken oder übermäßig starke Regelblutungen.
- Gerinnt das Blut leichter, macht sich dies oft durch Thrombosen in den Beinen bemerkbar.
- Gerinnungsstörungen können angeboren sein oder erst im Lauf des Lebens durch vielfältige Ursachen entstehen.
- Milde Formen bedürfen oft keiner besonderen Therapie. Stärkere Störungen lassen sich meist mit Medikamenten oder Blutprodukten behandeln.
Hinweis: Die Informationen dieses Artikels können und sollen einen Arztbesuch nicht ersetzen und dürfen nicht zur Selbstdiagnostik oder -behandlung verwendet werden.
Was sind Gerinnungsstörungen?
Bei Gerinnungsstörungen läuft die Blutgerinnung im Körper nicht richtig ab. Dabei gibt es grundsätzlich zwei Arten der Störung: Einerseits kann die Blutgerinnung verzögert sein und es kommt zu einer Blutungsneigung. Dann treten beispielsweise scheinbar grundlose Blutungen in der Haut oder den Schleimhäuten auf, bluten Wunden länger als üblich und haben Frauen eine besonders starke Regelblutung (Menstruation).
Andererseits führen manche Gerinnungsstörungen dazu, dass sich Blutgerinnsel (Thrombosen) leichter und schneller bilden (Thromboseneigung).
Die Ursachen von Blutgerinnungsstörungen sind vielfältig. Ein Teil ist erblich bedingt wie die Bluterkrankheit (Hämophilie) – hier fehlen bestimmte Gerinnungsfaktoren im Blut. Bei Neugeborenen geht eine gestörte Gerinnung oft auf einen Vitamin-K-Mangel zurück. Außerdem können Medikamente, Immunreaktionen und verschiedene Erkrankungen – zum Beispiel Leberschädigungen – die Blutgerinnung beeinträchtigen.
Milde Gerinnungsstörungen haben im Alltag nur geringe Auswirkungen und bedürfen keiner speziellen Therapie. Kommt es zu deutlicheren Beschwerden, lässt sich eine Blutungsneigung oder ein erhöhtes Thromboserisiko häufig mit Arzneimitteln in den Griff bekommen. Schwere Störungen der Blutgerinnung können dagegen eine Behandlung im Krankenhaus und den Einsatz von Blutprodukten notwendig machen.
Wie äußern sich Gerinnungsstörungen?
Die Symptome von Blutgerinnungsstörungen sind vielfältig. So kann häufiges oder sehr langes Bluten auf eine gestörte Gerinnung hinweisen.
Zu den typischen Symptomen zählen:
- grundloses, schwer zu stoppendes Nasenbluten
- häufige Schleimhautblutungen, beispielsweise am Gaumen
- blaue Flecken, die bereits nach leichten Stößen auftreten
- stecknadelkopfgroße Blutungen (Petechien), zum Beispiel an Unterschenkeln und Knöcheln
- übermäßig lang blutende Hautwunden
- Nachblutungen bei kleinen chirurgischen Eingriffen wie beim Ziehen eines Zahnes
- starke, anhaltende Regelblutungen
- Blutergüsse in Muskeln oder Gelenken ohne vorherige Verletzung
Manche Gerinnungsstörungen führen nicht zu einer verringerten, sondern zu einer verstärkten Blutgerinnung. Die Folge sind häufigere Blutgerinnsel, Fachleute sprechen auch von Thrombophilie. Solche Störungen machen sich oft durch Venenthrombosen in den Beinen bemerkbar. Diese gehen typischerweise mit Schmerzen und Spannungsgefühlen im Unterschenkel einher.
Welche Ursachen für Gerinnungsstörungen gibt es?
Bei der Blutgerinnung spielen zahlreiche Gerinnungsfaktoren mit den Blutplättchen (Thrombozyten) sowie den Wandzellen der Blutgefäße zusammen.
Das fein abgestimmte Gerinnungssystem des Körpers ist notwendig, damit das Blut einerseits flüssig bleibt und gut fließen kann und andererseits bei Verletzungen rasch gerinnt und keine größeren Blutverluste entstehen.
Bei Gerinnungsstörungen ist dieses Gleichgewicht beeinträchtigt. Dafür gibt es vielfältige Ursachen:
- erbliche Einflüsse
- Einnahme bestimmter Medikamente
- Immunreaktionen
- Vorliegen anderer Erkrankungen
- Vitamin-K-Mangel
Erbliche Einflüsse
Ein Teil der Gerinnungsstörungen ist genetisch bedingt. Beispielsweise können bestimmte Gerinnungsfaktoren vermindert sein, die für den normalen Ablauf der Blutgerinnung wichtig sind.
Darüber hinaus gibt es erbliche Gerinnungsstörungen, bei denen die Blutgerinnung verstärkt abläuft und das Risiko von Blutgerinnseln (Thrombosen) erhöht ist.
Medikamente
Blutverdünnende Medikamente wie Heparin oder Phenprocoumon hemmen die Wirkung verschiedener Gerinnungsfaktoren oder blockieren ihre Bildung in der Leber. In der Folge steigt das Risiko für Blutungen.
Auch ohne Rezept erhältliche Schmerzmittel mit dem Wirkstoff Acetylsalicylsäure (ASS) können eine Blutungsneigung nach sich ziehen, da sie die normale Funktion der Blutplättchen (Thrombozyten) beeinträchtigen.
Daneben beeinflussen verschiedene weitere Medikamente die Blutgerinnung. Viele hormonelle Verhütungsmittel sind dafür bekannt, dass sie die Gerinnung verstärken und das Thromboserisiko erhöhen können.
Immunreaktionen
Mitunter produziert das Immunsystem Autoantikörper, die beispielsweise die Thrombozyten schädigen oder ihre Bildung blockieren: Dadurch sinkt ihre Zahl, eine Blutungsneigung ist die Folge. Fachleute sprechen hier von einer Immunthrombozytopenie. Warum solche Autoantikörper entstehen, ist oft unklar.
Andere Erkrankungen
Verschiedene Gerinnungsfaktoren werden in der Leber gebildet. Daher können beispielsweise chronische Leberschädigungen zu einer Blutungsneigung führen. Ebenso gehen unterschiedliche andere Erkrankungen wie Nierenleiden oder Krebs öfter mit vermehrten Blutungen einher, manchmal auch mit häufigeren Thrombosen.
Vitamin-K-Mangel
Vitamin K ist für die Bildung mehrerer Gerinnungsfaktoren in der Leber wichtig. Da Neugeborene dieses Vitamin nur in geringen Mengen speichern können, besteht bei ihnen ein teils erheblich erhöhtes Blutungsrisiko. Deshalb erhalten Babys nach der Geburt routinemäßig Vitamin K zur Vorbeugung (Vitamin-K-Prophylaxe). Bei Erwachsenen führt ein Vitamin-K-Mangel dagegen selten zu stärkeren Blutungen.
Wie diagnostiziert man Gerinnungsstörungen?
Um eine Gerinnungsstörung festzustellen, fragt die Ärztin oder der Arzt zunächst nach der medizinischen Vorgeschichte und typischen Symptomen. Dadurch lässt sich einordnen, ob eine Gerinnungsstörung vorliegt und wenn ja, wie schwer sie ist.
Zudem ist für eine genaue Diagnose eine Blutabnahme erforderlich. Im Labor prüft man mit verschiedenen Tests, wie lange das Blut zum Gerinnen benötigt. Außerdem wird die Zahl und Gestalt der Blutplättchen (Thrombozyten) untersucht.
Je nach Ergebnis können weitere Laboruntersuchungen notwendig sein, beispielsweise um die Konzentration einzelner Gerinnungsfaktoren zu bestimmen oder die Funktionstüchtigkeit der Thrombozyten zu testen. Auch genetische Analysen sind bisweilen aufschlussreich.
Die weitergehende Diagnostik wird oft von Fachärztinnen und Fachärzten der Hämatologie durchgeführt – sie sind spezialisiert auf Erkrankungen des Blutes und der blutbildenden Organe. Allerdings lässt sich die Ursache einer Gerinnungsstörung nicht immer eindeutig nachweisen.
Wie werden Gerinnungsstörungen behandelt?
Manche Gerinnungsstörungen sind sehr mild ausgeprägt und haben im Alltag nur geringe Auswirkungen. Sie bedürfen keiner besonderen Therapie. In der Regel genügt es, auf bestimmte Medikamente zu verzichten, welche die Blutgerinnung beeinträchtigen oder fördern.
Treten bei Gerinnungsstörungen dagegen stärkere Symptome auf, werden verschiedene Arzneimittel eingesetzt.
Beispiele dafür sind:
- Gabe des Wirkstoffs Tranexamsäure: Er kann bei unterschiedlichen Gerinnungsstörungen Blutungen stoppen oder ihnen vorbeugen.
- Spritzen fehlender Gerinnungsfaktoren: zum Beispiel bei der erblich bedingten Bluterkrankheit (Hämophilie)
- Vitamin-K-Mangel: Neugeborene erhalten das Vitamin routinemäßig nach der Geburt. Gelegentlich können Vitamin-K-Präparate auch bei Erwachsenen sinnvoll sein.
- Anti-Thrombose-Strümpfe (Kompressionsstrümpfe) und blutverdünnende Medikamente: Sie kommen bei Gerinnungsstörungen mit Thromboseneigung zum Einsatz, um tiefen Venenthrombosen vorzubeugen.
Der Nutzen und das Risiko der jeweiligen Arzneimittel sollten im Einzelfall sorgfältig abgewogen werden. Oft reicht es aus, eine Gerinnungsstörung beispielsweise nur bei einer bevorstehenden Operation oder Zahnbehandlung vorübergehend zu behandeln.
Bei andauernden oder komplikationsreichen Blutungen kann eine Behandlung mit Blutkonserven oder Blutplättchen-Konzentraten im Krankenhaus notwendig sein.
- Doherty TM, Kelley A. Bleeding Disorders. [Updated 2021 Aug 12]. In: StatPearls (Internet). Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Aufgerufen am 10.01.2022.
- Eden RE, Coviello JM. Vitamin K Deficiency. [Updated 2021 July 26]. In: StatPearls (Internet). Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Aufgerufen am 10.01.2022.
- Kruse-Jarres R, Singleton TC, Leissinger CA. Identification and basic management of bleeding disorders in adults. J Am Board Fam Med 2014;27:549 –564. doi: 10.3122/jabfm.2014.04.130227.
- Rodeghiero F, Pabinger I, Ragni M, et al. Fundamentals for a Systematic Approach to Mild and Moderate Inherited Bleeding Disorders: An EHA Consensus Report. HemaSphere, 2019;3:5. doi: 10.1097/HS9.0000000000000286.
- Senst B, Tadi P, Goyal A, Jan A. Hypercoagulability. [Updated 2021 Sep 29]. In: StatPearls (Internet). Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Aufgerufen am 10.01.2022.
- UpToDate. Approach to the adult with a suspected bleeding disorder. Wolters Kluwer 2021. Aufgerufen am 10.01.2022
In Zusammenarbeit mit dem Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG).
Stand:


