Krankheiten Schuppenflechte (Psoriasis)
ICD-Codes: L40 Was sind ICD-Codes?
Typisch für eine Schuppenflechte sind rötliche, schuppige Hautveränderungen und ein starker Juckreiz. Sie verläuft fast immer chronisch und tritt in Schüben auf. Verschiedene Behandlungen können die Beschwerden lindern.
Auf einen Blick
- Die Schuppenflechte (Psoriasis) ist eine entzündliche, nicht ansteckende Erkrankung.
- Typische Symptome sind rötliche, schuppende Hautveränderungen und oft ein starker Juckreiz.
- Psoriasis kann neben der Haut auch andere Bereiche des Körpers betreffen.
- Schuppenflechte ist bislang nicht heilbar.
- Es gibt verschiedene Behandlungen, welche die Beschwerden lindern können.
Hinweis: Die Informationen dieses Artikels können und sollen einen Arztbesuch nicht ersetzen und dürfen nicht zur Selbstdiagnostik oder -behandlung verwendet werden.
Was ist Psoriasis?
Die Schuppenflechte (Psoriasis) ist eine chronisch-entzündliche, nicht ansteckende Hauterkrankung. Typisches Merkmal ist eine gerötete und schuppige Haut, die manchmal juckt.
Eine Psoriasis kann ganz unterschiedlich ausgeprägt sein. Sie verläuft für gewöhnlich in Schüben mit mal stärkeren, mal leichten oder gar keinen Problemen. Manche Menschen empfinden die Hauterkrankung vor allem als lästig, kommen aber ganz gut mit ihr zurecht. Andere fühlen sich in ihrer Lebensqualität stark beeinträchtigt, denn die Behandlung und Hautpflege können zeitintensiv sein. Durch die oft deutlich sichtbaren rötlichen und schuppenden Hautveränderungen ist die Psoriasis für viele Menschen auch psychisch sehr belastend.
Neben der Haut können andere Teile des Körpers betroffen sein, beispielsweise die Gelenke oder die Nägel.
Es gibt verschiedene Therapien, die Beschwerden lindern können. Heilbar ist eine Psoriasis bisher nicht.
Welche Symptome weisen auf eine Psoriasis hin?
Es gibt verschiedene Arten von Schuppenflechte. Die häufigste Form ist die Psoriasis vulgaris.
Psoriasis vulgaris
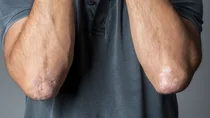
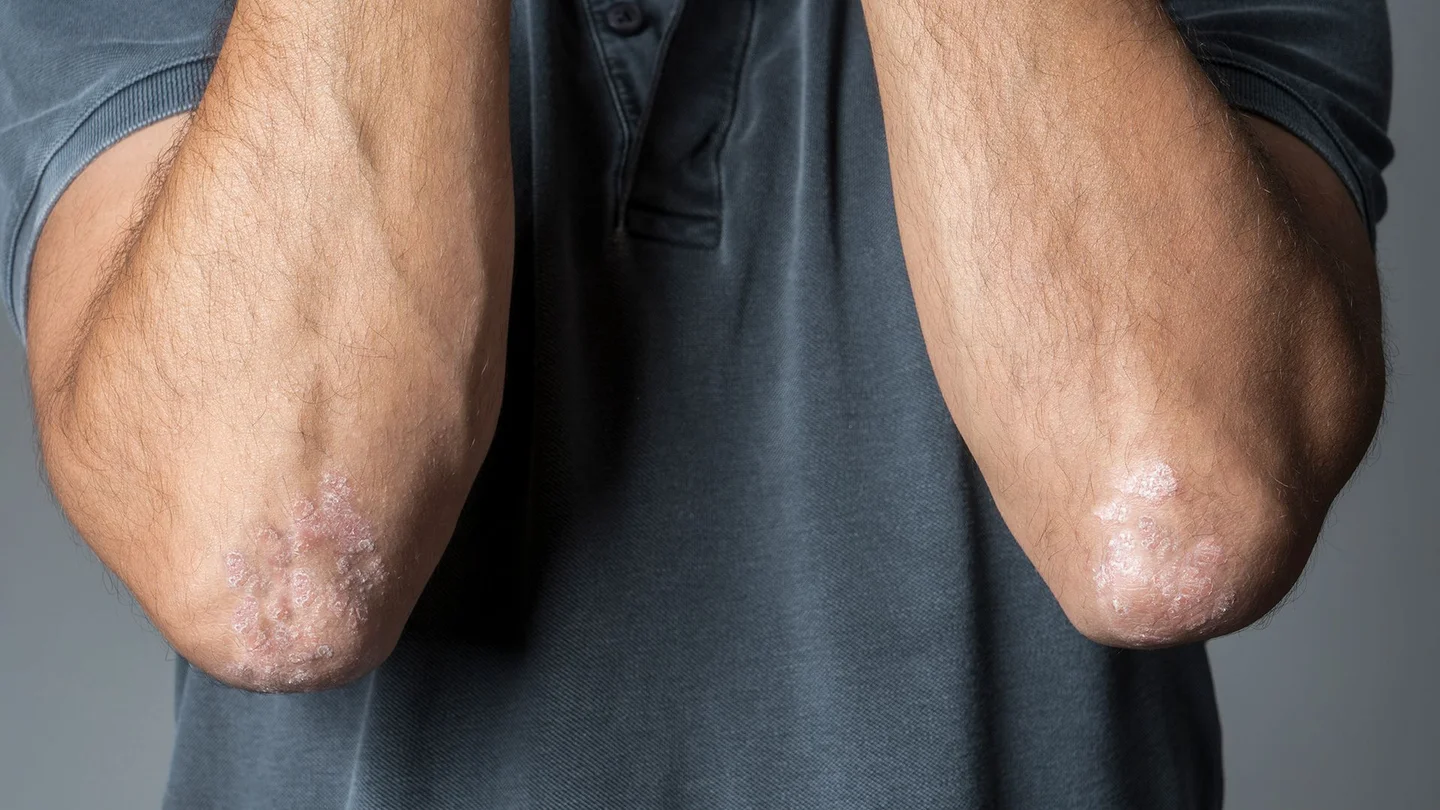
Bei dieser Form der Schuppenflechte rötet sich die Haut und es bilden sich silbrig glänzende, leicht erhabene Veränderungen. Diese Hauterhebungen nennt man Plaques, sie sind klar begrenzt und schuppen stark. Die Plaques treten oft auf beiden Seiten des Körpers an der gleichen Stelle auf, beispielsweise am linken und am rechten Ellbogen. Die erkrankte Haut juckt häufig, vor allem bei einem Schub oder einer stärker ausgeprägten Schuppenflechte. Dann wird die Haut oft durch Kratzen zusätzlich gereizt und es kann zu Verletzungen kommen.
Wie groß die Plaques sind, ist sehr unterschiedlich. Ihr Durchmesser kann zwischen einem und über 10 Zentimeter liegen. Manche Menschen bekommen nur wenige Plaques an einzelnen Körperbereichen, beispielsweise nur an der Kopfhaut. Andere Menschen hingegen haben vermehrt Plaques an einer oder verschiedenen Körperstellen.
Grundsätzlich kann eine Psoriasis vulgaris an allen Körperstellen auftreten. Kopf, Ellbogen, Knie und Rücken sind besonders oft betroffen. Aber auch hinter den Ohren, an Händen und Füßen oder am Bauchnabel bilden sich häufig Plaques.
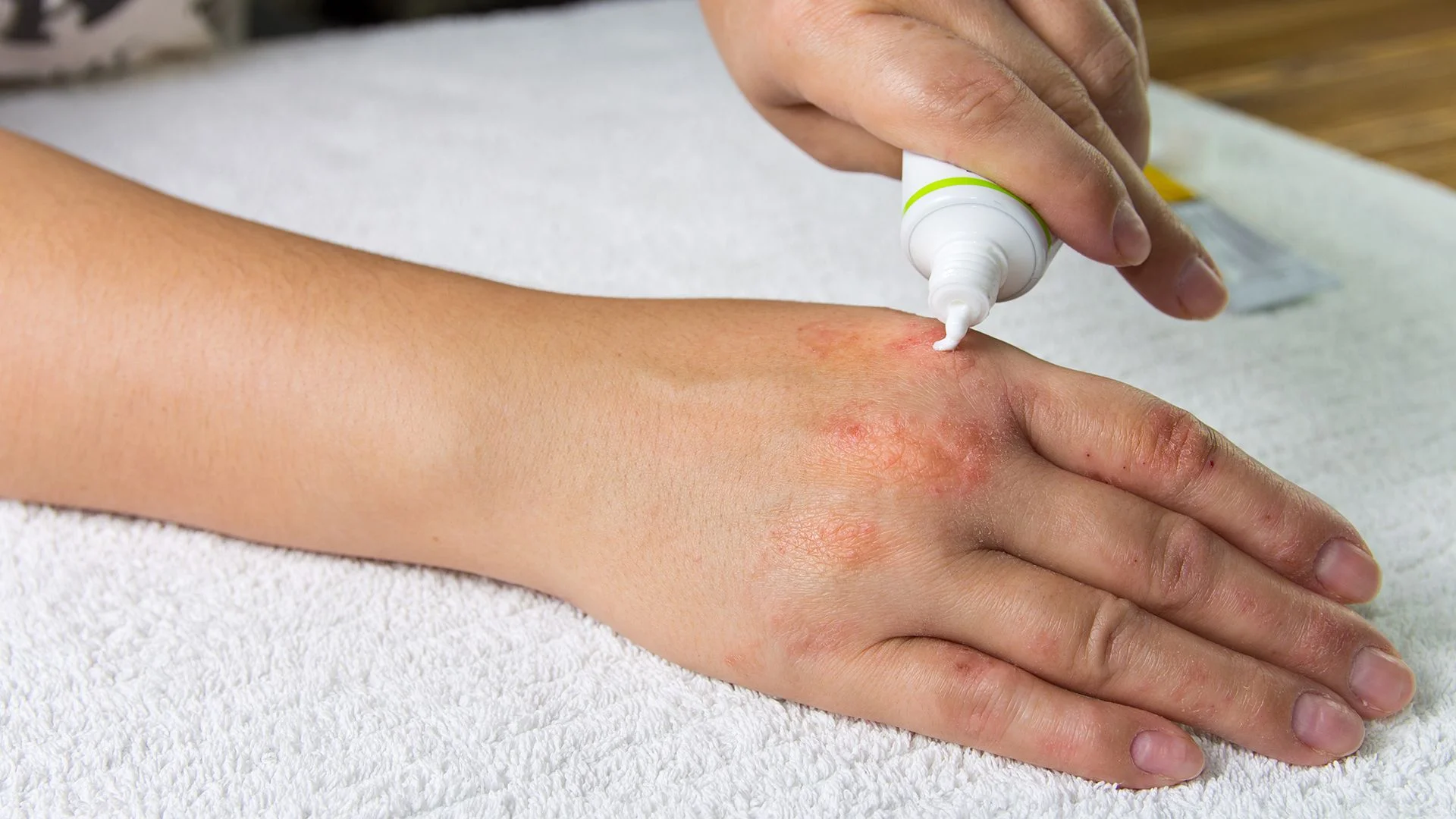
Es ist außerdem möglich, dass die Haut an den Händen und Füßen sehr trocken wird und einreißt. Das kann sehr schmerzhaft sein. Besonders unangenehm wird es, wenn sich die rissige Haut bei Bewegungen dehnt, mit hautreizenden Stoffen wie Fruchtsäure in Kontakt kommt oder man sich stößt.
Zudem kann es bei einer Psoriasis vulgaris vorkommen, dass sich die Nägel verändern. Eine Nagelpsoriasis macht sich durch kleine Dellen im Nagel (Tüpfelnagel), eine Verdickung des Nagels oder gelblich-braune Verfärbungen (Ölnagel) bemerkbar. Es kann auch passieren, dass sich der Nagel ablöst.

Weitere Psoriasis-Formen
Manchmal tritt Psoriasis in Hautfalten auf – man spricht dann von Psoriasis inversa oder Psoriasis intertriginosa. Bei dieser Form verändert sich die Haut zum Beispiel in der Leisten- oder Gesäßfalte, unter den Achseln, in der Genitalregion oder bei Frauen unter und zwischen den Brüsten. Da die Haut an diesen Stellen eher feucht und ständig Reibung ausgesetzt ist, zeigen sich kaum Plaques oder Schuppen.
Eine weitere Form ist die Psoriasis pustulosa. Hier bildet die Haut zusätzlich Bläschen (Pusteln), die mit Eiter gefüllt sind. Diese Eiterbläschen sind nicht ansteckend. Eine Psoriasis pustulosa kann allein auftreten, aber auch zusammen mit einer Psoriasis vulgaris.
Eher selten ist die Psoriasis guttata. Vor allem Kinder und Jugendliche bekommen sie. Typisch für diese Form ist ein akuter, großflächiger Hautausschlag mit punktförmigen Papeln. Sie tritt meist 1 bis 2 Wochen nach einer Infektion mit Streptokokken-Bakterien auf und kann nach einigen Wochen oder Monaten vollständig ausheilen. Es ist allerdings auch möglich, dass sie wiederkommt oder in eine Psoriasis vulgaris übergeht.
Welche Ursachen hat die Psoriasis?
Die oberste Hautschicht (Epidermis) besteht aus hornbildenden Zellen, den Keratinozyten. Sie teilen sich, wandern an die Hautoberfläche, sterben dort ab und verhornen.
Normalerweise dauert es etwa 4 Wochen, bis die Keratinozyten die oberste Hautschicht durchwandert haben und als tote Zellen abgestoßen werden. Bei einer Schuppenflechte kann dies jedoch innerhalb von 4 Tagen geschehen – das heißt, die Zellen teilen sich fast zehnmal so schnell. Die toten Zellen können dann nicht schnell genug abgestoßen werden. Dadurch wird die Haut an den betroffenen Stellen dicker und schuppt viel stärker als sonst.
Der Grund dafür sind Autoimmunreaktionen. Dabei setzt ein überaktives Immunsystem vermehrt Botenstoffe (Zytokine) frei, die Entzündungsreaktionen auslösen. Zudem werden die Keratinozyten von einigen Botenstoffen angeregt, sich schneller zu vermehren. Entzündung und stärkere Durchblutung führen oft dazu, dass die Haut sich rötet.
Video Was ist eine Autoimmunerkrankung?
Im folgenden Video erhalten Sie grundlegende Informationen zum menschlichen Immunsystem und zu typischen Autoimmunerkrankungen.
Dieses und weitere Videos gibt es auch auf YouTube
Jetzt ansehenEs gelten die dort bekanntgegebenen Datenschutzhinweise.
Welche Risikofaktoren gibt es für eine Psoriasis?
Bei einer Psoriasis spielen bestimmte genetische Veranlagungen eine Rolle – sie sind der größte Risikofaktor.
Hat ein Elternteil Psoriasis, liegt die Wahrscheinlichkeit, dass ein Kind ebenfalls erkrankt, bei etwa 15 Prozent. Wenn beide Elternteile Psoriasis haben, liegt das Risiko für ein Kind bei etwa 40 Prozent. Es gibt keinen zuverlässigen Test, der vorhersagen kann, ob jemand eine Schuppenflechte entwickeln wird. Nach aktuellem Wissensstand lässt sich der Erkrankung auch nicht vorbeugen.
Wie häufig kommt es zu einer Psoriasis?
Schuppenflechte ist relativ häufig. Schätzungsweise 2 Prozent der Bevölkerung haben eine Psoriasis. Das sind auf Deutschland bezogen über 1,5 Millionen Menschen. Männer und Frauen erkranken ähnlich häufig.
Psoriasis tritt oft vor dem 40. Geburtstag auf. Häufig entwickelt sie sich in der Jugend oder im jungen Erwachsenenalter. Wenn sie sich später entwickelt, dann meist erst in einem Alter zwischen 50 und 70 Jahren.
Psoriasis wird manchmal auch nach dem Alter des ersten Auftretens unterteilt: Der Typ-1 beginnt vor dem 40. Lebensjahr, Typ-2 erst zwischen dem 50. und 70. Lebensjahr.
Wie entwickelt sich eine Psoriasis?
Wie sich eine Psoriasis entwickelt, lässt sich nicht vorhersagen. Die Erkrankung verläuft häufig schubweise: Das heißt, Phasen mit ausgeprägten Symptomen können sich mit weitgehend beschwerdefreien Phasen abwechseln. Es gibt aber auch Menschen, die eine dauerhaft stark ausgeprägte Psoriasis haben.
Bestimmte Faktoren können Psoriasis-Schübe auslösen. Zu diesen Reizen gehören Sonnenbrand, zu heißes Duschen, bestimmte Chemikalien oder kleine Hautverletzungen durch Kratzen, Tätowierungen oder Piercings.
Auch psychischer Stress, Infektionen sowie Nikotin oder zu viel Alkohol können einen Ausbruch fördern. Auch einige Medikamente wie bestimmte Malaria-Mittel stehen im Verdacht einen Psoriasis-Schub anzustoßen.
Eine Schuppenflechte kann psychisch belastend sein – mitunter so sehr, dass es zu einer Depression oder Angststörung kommt. Dann kann es sinnvoll sein, auch diese Erkrankung behandeln zu lassen, zum Beispiel im Rahmen einer Psychotherapie.
Studien zeigen, dass Menschen mit Psoriasis auch häufiger Herz-Kreislauf-Erkrankungen bekommen. Dafür gibt es verschiedene Erklärungsansätze: Menschen mit Psoriasis haben zum Beispiel häufiger Übergewicht und Bluthochdruck, Diabetes oder ungünstige Cholesterinwerte. Auch die Autoimmunreaktionen könnten eventuell eine Rolle spielen.
Zudem ist es für Menschen mit Psoriasis wahrscheinlicher, eine chronisch-entzündliche Darmerkrankung wie Morbus Crohn oder Colitis ulcerosa zu entwickeln.
Wie wird eine Psoriasis diagnostiziert?
Eine Schuppenflechte erkennen Hautärztinnen und Hautärzte normalerweise an den typischen Hautveränderungen. Die Untersuchung einer kleinen Hautprobe kann im Zweifel Klarheit bringen. Bei Psoriasis inversa kann das zum Beispiel zielführend sein: Diese Form tritt nur in Hautfalten auf und bildet meist keine Schuppen. Sie wird daher manchmal mit einer Pilzinfektion verwechselt.
Auch Nagelpsoriasis wird manchmal mit einer Pilzinfektion der Nägel verwechselt. Beide Erkrankungen können allerdings auch zusammen vorkommen. Die Untersuchung einer Nagelprobe zeigt, ob der Nagel mit Pilzen befallen ist.
Im Rahmen der Untersuchung wird auch der Schweregrad der Psoriasis eingeschätzt. Er hängt unter anderem davon ab, wie viel Haut betroffen ist:
- bei einer schweren Psoriasis sind es über 10 Prozent
- bei einer mittelschweren 5 bis 10 Prozent
- bei einer leichten unter 5 Prozent
Von einer mittelschweren oder schweren Psoriasis sprechen Medizinerinnen und Mediziner zudem, wenn Kopf, Hände, Nägel, Füße oder empfindliche Körperstellen wie die Geschlechtsteile betroffen sind oder die Lebensqualität stark beeinträchtigt ist.
Wie behandelt man eine Psoriasis?
Eine Schuppenflechte ist nicht heilbar. Es gibt aber verschiedene Möglichkeiten sie zu behandeln:
Hautpflege (Basistherapie)
Diese besteht in der Pflege der betroffenen Hautstellen mit rückfettenden Salben, Cremes oder Lotionen. Eine gute Hautpflege wird auch in Zeiten ohne Hautprobleme empfohlen.
Medikamente zum Auftragen
Zur äußerlichen Behandlung (topische Therapie) werden für gewöhnlich Produkte mit entzündungshemmendem Kortison oder sogenannte Vitamin-D3-Analoga genutzt. Sie reichen bei leichter Schuppenflechte meist aus.
Vertiefende Informationen etwa über die äußerliche Behandlung einer Schuppenflechte finden Sie unter gesundheitsinformation.de.
Lichttherapien
Die Hauterhebungen (Plaques) werden mit ultraviolettem Licht (UV-Licht) bestrahlt. Das UV-Licht hemmt die Entzündung in der Haut und verlangsamt die Zellteilung. Ergänzend werden manchmal Psoralene eingesetzt, das sind Medikamente, welche die Haut lichtempfindlicher machen. Diese Form der Therapie ist für Menschen geeignet, die eine mittelschwere oder schwere Psoriasis haben und die mit einer äußerlichen Behandlung allein nicht zurechtkommen.
Medikamente zum Einnehmen oder Spritzen
Diese Medikamente hemmen die Abwehrreaktionen des Immunsystems. Dazu gehören Methotrexat (MTX), Fumarsäureester, Apremilast, Ciclosporin und sogenannte Biologika. Sie eignen sich bei mittelschwerer und schwerer Psoriasis.
Dass andere Behandlungen bei Schuppenflechte helfen, ist bisher nicht nachgewiesen. Dies gilt sowohl für pflanzliche Mittel – zum Beispiel aus der gewöhnlichen Mahonie (Mahonia aquifolium), Birkenrinde oder Aloe vera – als auch für Nahrungsergänzungsmittel mit Fischöl oder Omega-3-Fettsäuren. Daher werden sie von medizinischen Fachgesellschaften nicht zur Behandlung von Psoriasis empfohlen.
Einzelne Studien lassen vermuten, dass sich die Psoriasis verbessert, wenn Menschen mit starkem Übergewicht abnehmen.
Wichtig zu wissen: Es gibt die Behauptung, dass sich Psoriasis-Beschwerden durch eine Entfernung der Mandeln lindern lassen. Es liegen aber keine Studien vor, die belegen, dass sich Psoriasis durch solch einen Eingriff heilen oder vorbeugen lässt.
Wie lebt es sich mit einer Psoriasis?
Psoriasis ist eine Erkrankung, die viele stark belastet. Die aufwendige Hautpflege und das Koordinieren der häufigen Behandlungen mit Alltagsverpflichtungen, Job, Familie und Freizeit kann sehr herausfordernd sein. Zudem ist der Juckreiz gerade nachts oft so stark, dass Menschen mit Psoriasis wenig schlafen und tagsüber häufig müde und erschöpft sind.
Psoriasis ist zwar weit verbreitet, trotzdem erleben Menschen mit Schuppenflechte immer wieder, dass sie gemieden werden. So halten manche Menschen die Hauterkrankung irrtümlich für ansteckend. Alltägliche Aktivitäten wie der Besuch beim Friseur können dadurch schnell unangenehm werden. Diese Ängste vor den Reaktionen anderer können die Lebensqualität mindern. Sie führen auch dazu, dass sich manche Menschen mit Psoriasis zurückziehen.
Vielen hilft es, sich mit Menschen auszutauschen, die ähnliche Erfahrungen gemacht haben. Mit ihnen können sie über Gefühle, Erlebnisse und praktische Probleme sprechen, die Menschen ohne Psoriasis oft nur schwer nachvollziehen können.
Lesen Sie auf der Seite gesundheitsinformation.de die Erfahrungsberichte von vier Menschen mit Schuppenflechte.
Wo finde ich Unterstützung?
Selbsthilfegruppen bieten Menschen mit Schuppenflechte und ihren Angehörigen die Möglichkeit, sich zu informieren und beraten zu lassen sowie persönliche Erfahrungen auszutauschen.
Auf der Website der Nationalen Kontakt- und Informationsstelle für Selbsthilfe (NAKOS) können Sie über eine Datenbank geeignete Selbsthilfe-Angebote finden.
- Armstrong AW, Read C. Pathophysiology, Clinical Presentation, and Treatment of Psoriasis: A Review. JAMA. 2020 May 19;323(19):1945-1960. doi: 10.1001/jama.2020.4006. PMID: 32427307.
- Boehncke WH, Schön MP. Psoriasis. Lancet. 2015 Sep 5;386(9997):983-94. doi: 10.1016/S0140-6736(14)61909-7. Epub 2015 May 27. PMID: 26025581.
- Deutsche Dermatologische Gesellschaft e.V. (DDG). Therapie der Psoriasis vulgaris. S3-Leitlinie. AWMF-Registernummer 013-001. 02.2021.
- Dupire G, Droitcourt C, Hughes C et al. Antistreptococcal interventions for guttate and chronic plaque psoriasis. Cochrane Database Syst Rev. 2019 Mar 5;3(3):CD011571. doi: 10.1002/14651858.CD011571.pub2. PMID: 30835819; PMCID: PMC6400423.
- Farahnik B, Sharma D, Alban J et al. Oral (Systemic) Botanical Agents for the Treatment of Psoriasis: A Review. J Altern Complement Med. 2017 Jun;23(6):418-425. doi: 10.1089/acm.2016.0324. Epub 2017 Feb 3. PMID: 28157393.
- Farahnik B, Sharma D, Alban J et al. Topical Botanical Agents for the Treatment of Psoriasis: A Systematic Review. Am J Clin Dermatol. 2017 Aug;18(4):451-468. doi: 10.1007/s40257-017-0266-0. PMID: 28289986.
- Ford AR, Siegel M, Bagel J et al. Dietary Recommendations for Adults With Psoriasis or Psoriatic Arthritis From the Medical Board of the National Psoriasis Foundation: A Systematic Review. JAMA Dermatol. 2018 Aug 1;154(8):934-950. doi: 10.1001/jamadermatol.2018.1412. PMID: 29926091.
- Griffiths CE, Barker JN. Pathogenesis and clinical features of psoriasis. Lancet. 2007 Jul 21;370(9583):263-271. doi: 10.1016/S0140-6736(07)61128-3. PMID: 17658397.
- Ko SH, Chi CC, Yeh ML, Wang SH, Tsai YS, Hsu MY. Lifestyle changes for treating psoriasis. Cochrane Database Syst Rev. 2019 Jul 16;7(7):CD011972. doi: 10.1002/14651858.CD011972.pub2. PMID: 31309536; PMCID: PMC6629583.
- Lebwohl M. Psoriasis. Lancet. 2003 Apr 5;361(9364):1197-204. doi: 10.1016/S0140-6736(03)12954-6. PMID: 12686053.
- PsoNet e.V. Förderverein für regionale Psoriasisnetze in Deutschland. Globaler Bericht zur Schuppenflechte. Deutsche Übersetzung des „Global Report on Psoriasis“ 2016 der Weltgesundheitsorganisation (WHO).
- Reich K, Krüger K, Mössner R et al. Epidemiology and clinical pattern of psoriatic arthritis in Germany: a prospective interdisciplinary epidemiological study of 1511 patients with plaque-type psoriasis. Br J Dermatol. 2009 May;160(5):1040-7. doi: 10.1111/j.1365-2133.2008.09023.x. Epub 2009 Feb 4. PMID: 19210498.
- Upala S, Sanguankeo A. Effect of lifestyle weight loss intervention on disease severity in patients with psoriasis: a systematic review and meta-analysis. Int J Obes (Lond). 2015 Aug;39(8):1197-202. doi: 10.1038/ijo.2015.64. Epub 2015 Apr 29. PMID: 25920774.
- Weigle N, McBane S. Psoriasis. Am Fam Physician. 2013 May 1;87(9):626-33. PMID: 23668525.
- Yang SJ, Chi CC. Effects of fish oil supplement on psoriasis: a meta-analysis of randomized controlled trials. BMC Complement Altern Med. 2019 Dec 5;19(1):354. doi: 10.1186/s12906-019-2777-0. PMID: 31805911; PMCID: PMC6896351.
In Zusammenarbeit mit dem Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG).
Stand: